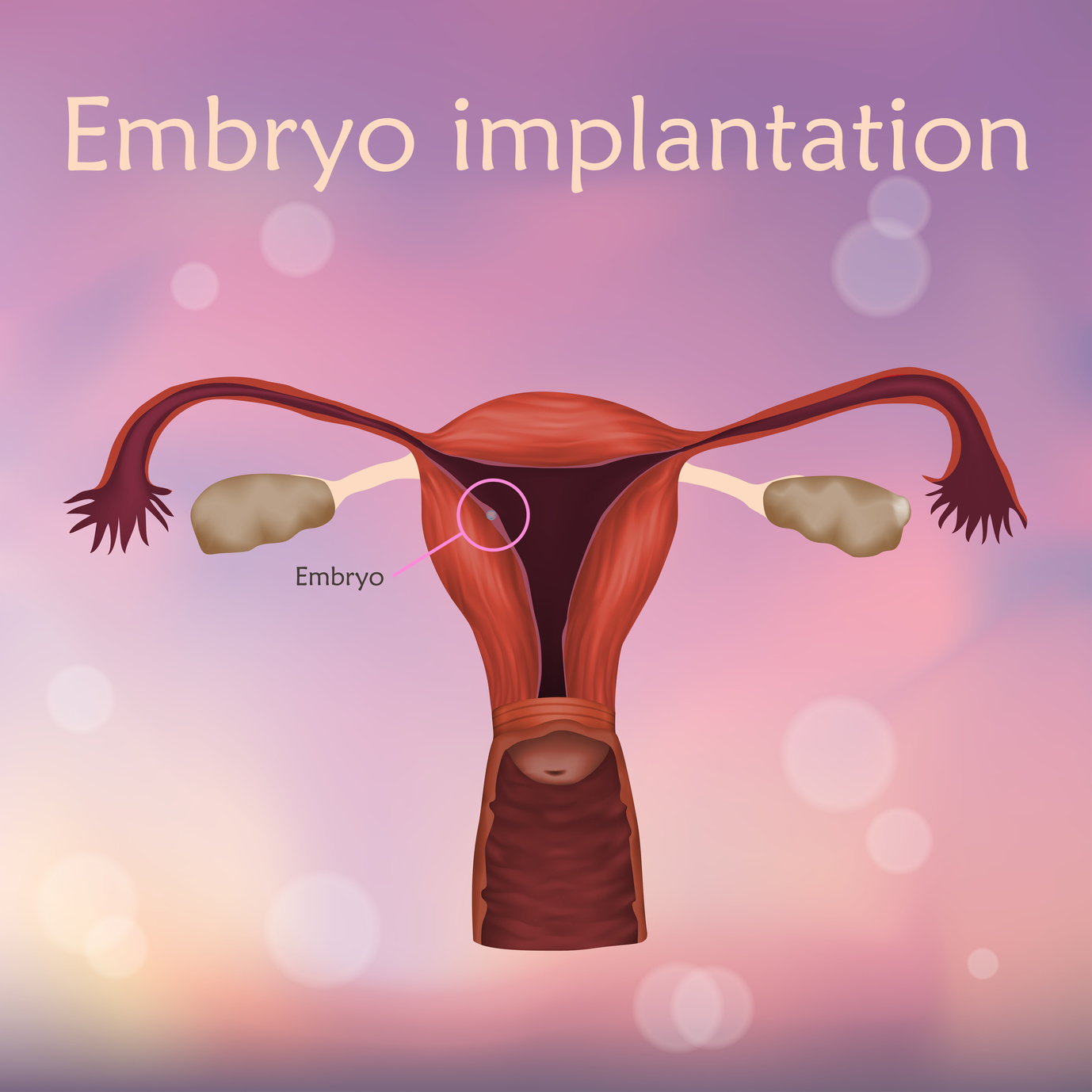
La implantación embrionaria es el último paso de un tratamiento de fertilidad. Ésta sucede cuando se implanta el óvulo fecundado, ya convertido en embrión, en el útero materno con la esperanza que dé lugar a una gestación.
Pero ¿cómo se consigue implantar el embrión en el útero? Existen dos factores que deciden si la implantación embrionaria termina o no en un embarazo:
La calidad del embrión: Cuanto mejor y de más calidad sea el embrión u óvulo fecundado, más posibilidades hay de que éste se implante y dé lugar a una futura gestación. Es en las clínicas de reproducción asistida donde estudiamos la calidad de los embriones, para decidir cuál debe implantarse en el posterior tratamiento de fertilidad.
La preparación del endometrio: Para que los embriones se implanten correctamente en el útero, el endometrio debe estar preparado para ello. La medicación hormonal que se toma antes de empezar el tratamiento de fertilidad, es el factor que ayudará a preparar el endometrio y mejorar las posibilidades de que el embrión se implante en el útero.
Pero, además de estos dos hechos indispensables, existen otros factores que pueden incidir en la implantación embrionaria en cualquier tratamiento de fertilidad e incluso en un embarazo de forma natural. Vamos a comentarlos uno a uno:
Factores que pueden incidir en la implantación embrionaria en un tratamiento de fertilidad:
1. La modulación de las células NK:
La esterilidad y la infertilidad han sido definidas como una enfermedad, y constituyen un problema de Salud Pública que afecta entre 60-80 millones de parejas en el mundo, según datos de la OMS. En España, actualmente afecta a un 20% de las parejas. Entre este 20% de parejas estériles o infértiles, existe un subgrupo de pacientes que presenta fallos de implantación embrionaria recurrentes, en los que la tasa de tener un recién nacido vivo es menor del 16%. En los últimos años han comenzado a identificarse una serie de factores inmunológicos, responsables de hasta un 40% de los casos de infertilidad y esterilidad, y sobre los que se puede actuar de forma terapéutica.
El sistema inmune es un conjunto de estructuras y procesos biológicos que protegen al organismo de enfermedades. Identifican y destruyen células patógenas, resguardando la integridad de las propias células y tejidos sanos del organismo. La respuesta inmune puede ser innata (primaria e inespecífica) o adquirida (específica y mediada por Linfocitos, que son una clase especial de glóbulos blancos y donde se encuentran las células NK o Natural Killer).
Según los estudios más recientes, existe una expansión de células NK y NKT en las mujeres con fallo de implantación. Es aquí donde entra el tratamiento con gammaglobulinas intravenosas (GGIV), el cual ha demostrado ser beneficioso en numerosos trastornos de base inmunológica. Aunque se desconocen los mecanismos exactos inmunomoduladores, la GGIV posee potentes efectos antiinflamatorios en la modulación de los procesos mediados por éstas células NK. Se postula que las GGIV reducen la activación de éstas células y la actividad citotóxica que suele estar incrementada en estas pacientes. En consecuencia, una mejor regulación de estas células Natural Killer puede mejorar las posibilidades de que la implantación embrionaria se haga correctamente y se pueda llegar al embarazo.
2. Los factores de crecimiento:
Los Factores de crecimiento (o Plasma Rico en Proteínas) son sustancias proteicas solubles, comprendidas en el interior de las plaquetas. Estas sustancias estimulan a otras células que empiezan a crear una gran variedad de procesos, como la formación de tejido nuevo, cicatrización, reparación de tejidos, curación de piel, mucosas, etc…
Para las mujeres que no consiguen tener un endometrio de un grosor óptimo durante la preparación del endometrio para la implantación embrionaria, esta técnica está cada vez más indicada. Las células madres adultas necesitan el estímulo de los factores de crecimiento para producir sustancias y células específicas del tejido que deben crear, en este caso células de la mucosa uterina (endometrio).
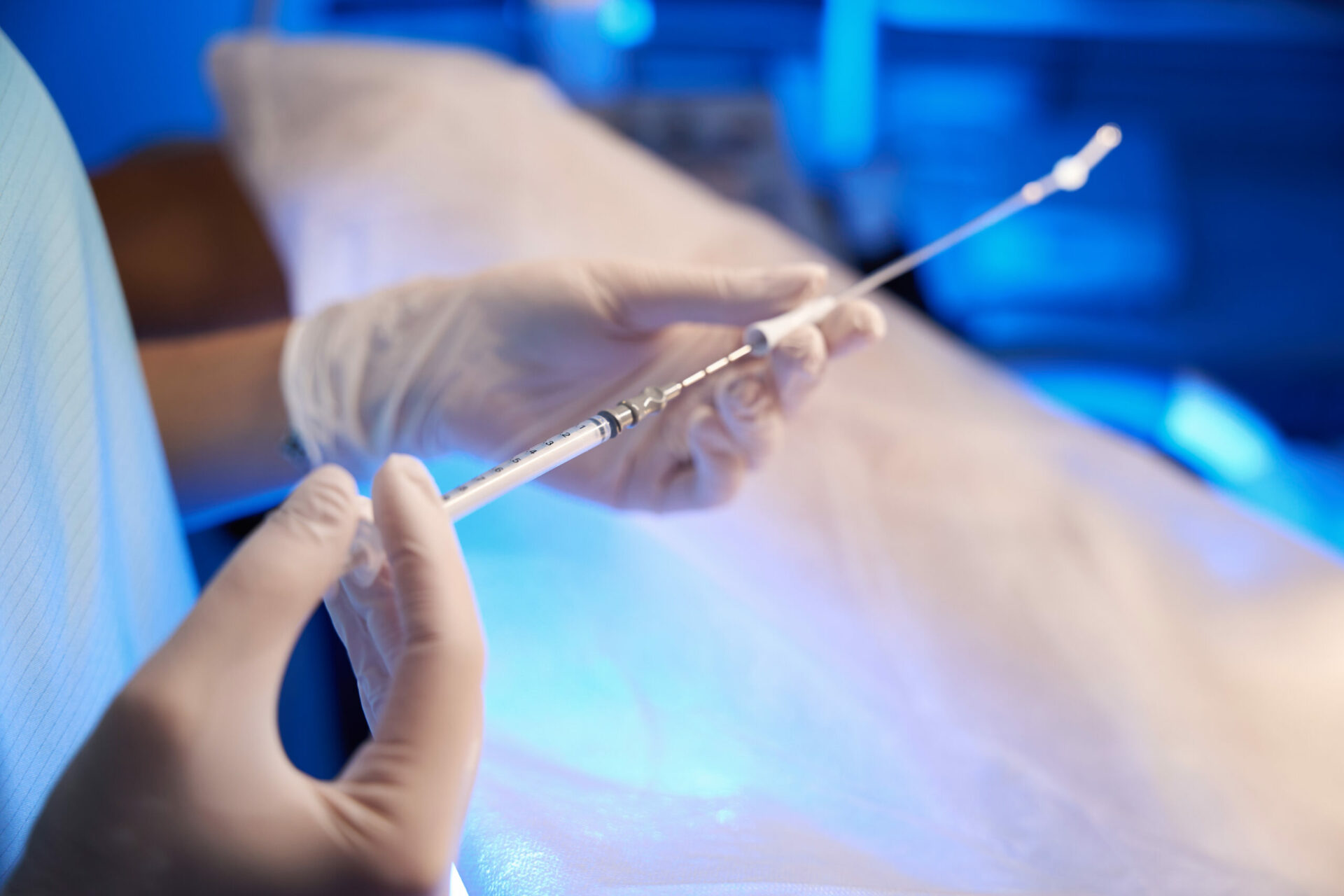
El procedimiento es sencillo y mínimamente invasivo, por lo que se realiza de forma ambulatoria. Después de extraer una pequeña dosis de sangre al paciente, similar a una analítica común (de 2 a 8 mililitros), se realiza un procedimiento específico a la sangre. Esta sangre se somete a un proceso de centrifugado que permite obtener el plasma rico en Factores de Crecimiento. Seguidamente se separa la parte más rica en factores de crecimiento y se descarta el resto, añadiendo cloruro cálcico para liberar los factores de crecimiento plaquetarios. Se inyecta esta preparación, conteniendo los factores de crecimiento activados, directamente dentro del endometrio mediante una histeroscopia. Una vez realizada la infiltración del plasma rico en factores de crecimiento, la paciente tendrá que seguir las recomendaciones de su médico y hacerse ecografías de control para visualizar los efectos de los factores de crecimiento sobre el endometrio, antes de hacer la transferencia embrionaria.
3. Diagnóstico genético y elección de donantes:
Todos los seres humanos somos portadores sin saberlo de múltiples mutaciones y rasgos que causan la variabilidad genética. Los futuros padres temen que sus hijos puedan heredar una enfermedad genética que vaya afectando su calidad de vida o, en el peor de los casos, pueda causarles una muerte prematura.
Existe un test de diagnóstico genético preimplantacional dirigido a parejas, el DGP, destinado a conocer con anterioridad el posible riesgo de los futuros hijos a presentar determinadas enfermedades genéticas. La prueba analiza más de 200 enfermedades recesivas y condiciones mono-génicas, mediante el análisis del ADN de los futuros padres. El panel de mutaciones se ha diseñado para analizar más de 1.000 mutaciones, que abarcan más de 200 trastornos genéticos. Entre otras enfermedades y condiciones, destacan las más frecuentes: Fibrosis quística, Síndrome Frágil X, Anemia, Talasemias, Hemocromatosis, Intolerancia hereditaria, Atrofia muscular, etc…
El test aporta información acerca de enfermedades hereditarias, tanto autosómicas recesivas como ligadas al cromosoma X. Si la mujer de la pareja es portadora de una enfermedad ligada al cromosoma X, sus hijos varones tendrán el 50% de probabilidades de padecer la enfermedad genética. Si uno de los miembros de la pareja es portador de una enfermedad genética de herencia autosómica recesiva, la probabilidad de tener un hijo afectado por la enfermedad es baja. Si ambos miembros de la pareja son portadores de la misma enfermedad, el hijo tiene un 25% de probabilidades de sufrirla.
La prueba está indicada en parejas que quieran conocer la compatibilidad genética de donantes (óvulos o esperma) o en mujeres que han tenido fallos de implantación embrionaria o abortos de repetición. El procedimiento es muy sencillo ya que sólo se requiere una muestra de sangre obtenida por extracción, como una analítica de sangre normal.
Cada uno de los miembros de la pareja analizados puede ser identificado como portador o no portador de mutaciones genéticas responsables de una determinada enfermedad. Este resultado frecuentemente no afecta su salud, pero aumenta las probabilidades de que su progenitor la sufra. En pocos casos, ambos progenitores son portadores de la misma condición genética. Cuando esto ocurre, existe una mayor probabilidad de engendrar un hijo afectado o de tener abortos de repetición y fallos de implantación. Se recomendaría hacer un diagnóstico genético preimplantacional a los embriones antes de realizar la transferencia embrionaria para seleccionar sólo los embriones no afectados, o bien utilizar los óvulos o el semen de un donante que no sea portador de la misma mutación genética. En el caso de que se haya realizado la prueba de compatibilidad genética entre un donante de gametos y un miembro de la pareja, se recomendaría cambiar de donante. Puedes consultar nuestro artículo del blog “Novedades en los tratamientos de fertilidad: el DGP” para conocer más sobre éste estudio diagnóstico.
“Un tratamiento de fertilidad para cada caso”
En definitiva, cada persona es distinta y en consecuencia, cada problema de fertilidad también. Es necesario conocerse a una misma y que los especialistas estudien personalmente tu caso, para conocer cuáles son todas tus posibilidades de ser madre, así como los posibles factores de riesgo. No dudes en solicitar una primera visita gratuita con nosotros para conocerte mejor y recomendarte el mejor tratamiento de fertilidad en tu caso en concreto, ¡estaremos encantados de ayudarte a cumplir tu sueño!